在過去的 11 年里,在每年的 5 月,Emily 都會在社交平臺發布了自己無癌生存的照片。今年,Emily Whitehead 基金會網站如期發布了 Emily 無癌生存 11 年的照片。

根據 Emily Whitehead 基金會網站的報道,“作為一個家庭,我們不再以癌癥后的年份來標記時間。現在 Emily 已經成年,她已經準備好以更多的方式改變世界。我們要感謝大家的支持,感謝大家在過去的十一年里與我們分享這一刻!Emily 現在被認為已經痊愈,最近還慶祝了她的 18 歲生日。她期待著幾周后高中畢業,今年秋天她將進入賓夕法尼亞州立大學(Penn State University)上大學。”
01 Emily 的抗癌故事
2010 年 5 月,5 歲的 Emily 被診斷患有急性淋巴性白血病。在經歷了 16 個月的化療之后,Emily 體內癌細胞死灰復燃,醫生們束手無措了。
醫生遺憾的通知艾米莉的父母,他們已經無能為力了,并建議將艾米莉帶回家,讓她在家人的陪伴下結束病痛的折磨。但是艾米莉的父母拒絕放棄治療,他們開始四處尋找能夠挽救艾米莉的方法,最終他們決定前往治療兒童腫瘤最好的醫院之一——費城兒童醫院。

一切仿佛早有安排。就在他們去醫院前一天,費城兒童醫院剛剛獲得批準,在兒童復發/難治性 ALL 患者中開展 CAR-T 療法的臨床實驗,而這個小女孩仿佛注定被歷史銘記。
CAR-T 療法當時并沒有在兒童腫瘤中進行過多的嘗試,只在三名成人中進行了臨床實驗,其中兩人得到了快速和完全的緩解。而對于艾米莉來說,會不會起效,會不會更糟,一切都是未知的。艾米莉的父母決定放手一搏,沒有比即將失去心愛的女兒更糟的結果了。
2012 年 3 月 1 日,Emily 開始在費城兒童醫院接受 CAR-T 治療。
醫生先在她的脖子上放置了單采導管;她的 T 細胞被提取并送到實驗室進行生物工程改造和擴增。期間艾米莉被隔離接受了大劑量的化療,等待接受全新的 CAR-T 療法。
4 月初,艾米莉體內提取的那些被改造和擴增的 T 細胞,已經成為了既攜帶著識別腫瘤的“導航頭”,又增強了殺傷腫瘤的“彈藥庫”的 CAR-T 細胞,被回輸到已經奄奄一息的艾米莉體內,這些 CAR-T 細胞,一旦遇見表達對應抗原的腫瘤細胞,便會被激活并再擴增,發揮其極大的特異殺傷力,致腫瘤于死地。
大家都以為 Emily 會像火中的鳳凰一樣從灰燼中重生。但大部分人不知道的是,Emily 最初并沒有像大家期待的那樣涅槃重生,反而差點因為 CAR-T 療法引起的最嚴重的副作用——細胞因子釋放綜合征(CRS)喪命!
艾米莉的血壓下降到 53/29,體溫上升到 105°F,她的身體腫脹得面目全非,呼吸困難,醫生說她隨時可能死去。就連 June 博士也說,Emily 活不過一夜,他希望 Emily 的父母停止所有 ICU 的干預,讓 Emily 舒適的離去。June 博士認為這場免疫療法革命因此結束,他甚至起草了相關的說明文件:“當試驗中的第一位患者死亡時,是因為被稱為細胞因子釋放綜合征的 5 級毒性。”所有的努力功虧一簣,一切也許要從零開始。
但幸運的是,大家都沒有放棄最后一絲希望。在最后時刻,費城兒童醫院收到了艾米麗體內細胞因子的測試結果,盡管 Emily 有許多細胞因子異常,但最引人注目的異常白細胞介素 6 (IL-6) ,醫生們決定嘗試托珠單抗,這也是最后的一絲希望。
值得一提的是,如今,托珠單抗是 CRS 的標準治療方法,也是 FDA 批準用于治療該并發癥的唯一藥物。艾米麗的康復對整個 CAR-T 治療領域來說都是意義重大的,她作為實驗者為這項成功的療法踏平了前進的道路。
奇跡就這樣出現了,艾米莉睡了一夜,給藥后幾小時內,Emily 的情況明顯變好。第二天她就醒過來了,那一天正好是她的七歲生日。在接受治療三周后,檢測結果發現 Emily 的白血病病情有所緩解。之后的檢查結果顯示,她體內的癌細胞已經徹底消失了。她終于從死神手中掙脫了!
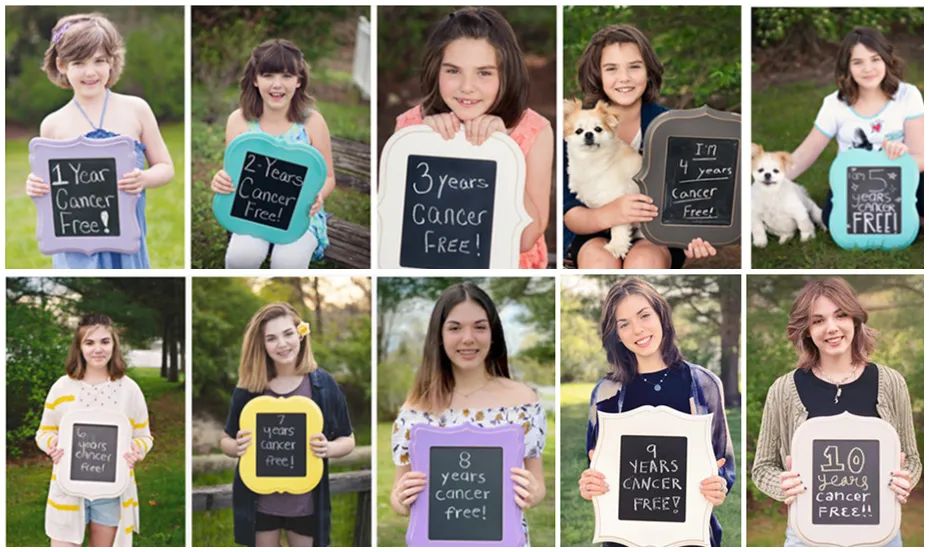
02 CAR-T免疫細胞療法:癌癥患者的新希望
細胞治療因其高度精準化和個性化的優勢,已成為未來人類醫學發展的熱門方向。自 2017 年首款 CAR-T 細胞療法 Kymriah 獲得美國 FDA 批準上市以來,已有 7 款 CAR-T 細胞療法先后獲得 FDA 批準上市。數據顯示,CAR-T 細胞療法在細胞療法中占比最多,且顯示逐年增長的趨勢。其中,2022 年較 2021 年增長 24%。
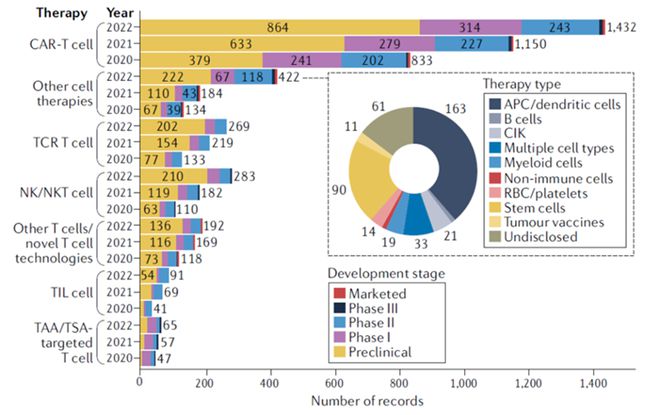
▲按療法類型和年份劃分的癌癥細胞療法管道的變化情況
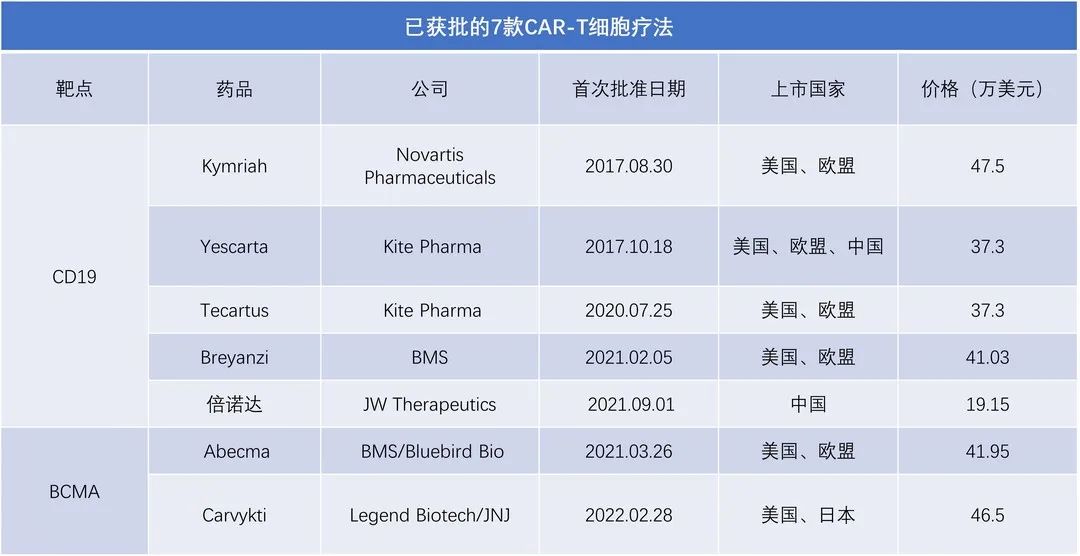
▲7 款 CAR-T 細胞療法先后獲得 FDA 批準上市
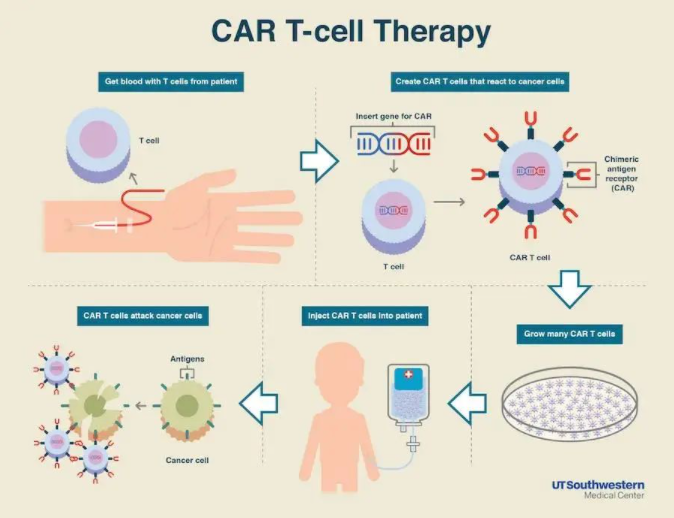
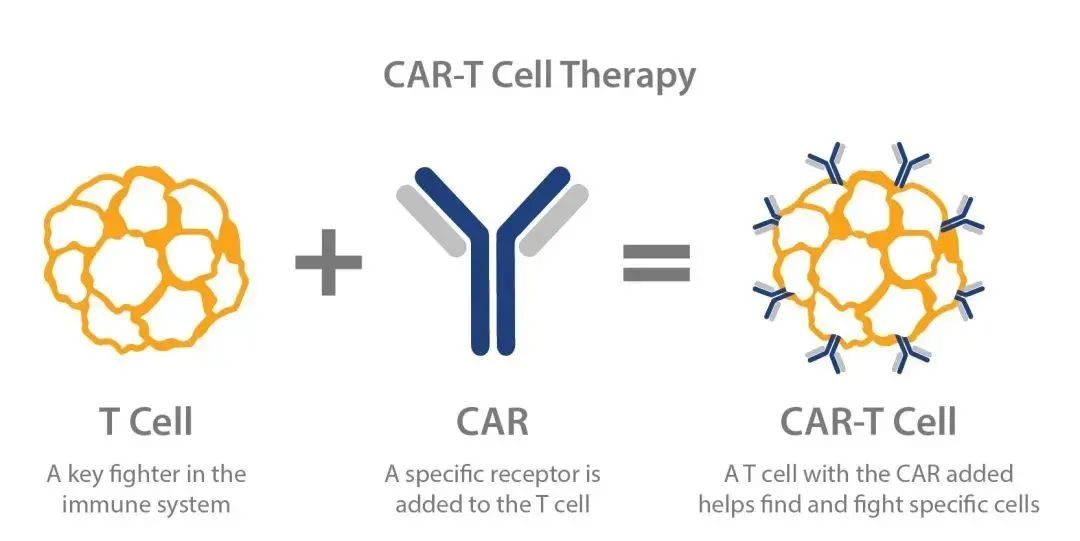
CAR-T 細胞實際上是利用基因工程技術添加嵌合抗體的工程 T 細胞。這些嵌合抗體可以識別腫瘤細胞并激活 T 細胞殺死它們,從而免疫從惡性腫瘤患者中分離的 T 細胞。在這一點上,T 細胞變成了 CAR-T 細胞。CAR-T 細胞可以檢測體內的腫瘤細胞,激活身體的免疫功能,激活自身免疫,殺死腫瘤細胞。
目前,已經培養了 5 代 CAR-T 細胞,其中第 5 代 CAR-T 細胞與前幾代相比,具有額外的細胞內結構域。因此,CAR-T 細胞分泌的信號不僅可以驅動 CAR-T 細胞保持活性并產生記憶 T 細胞,還可以重新激活和刺激免疫系統。
CAR-T 細胞治療通常需要數周時間。CAR-T 細胞被重新引入患者的循環系統后,可以幫助捕獲腫瘤細胞上的特定抗原,并在它們開始結合時將其摧毀,從而達到殺死腫瘤細胞的目的。
03 CAR-T 細胞治療的未來挑戰
CAR-T 細胞具有良好的治療效果,但在臨床試驗中仍存在一些挑戰,包括脫靶效應、細胞因子風暴、歸巢、腫瘤微環境等問題。
● 毒副作用
CAR-T 細胞治療的主要毒副作用是 CRS 和免疫效應細胞相關神經毒性綜合征(ICANS),這是由 CAR-T 細胞的特性引起的。目前,可以減少其毒副作用的措施包括:通過改善 CAR-T 細胞的結構來減少細胞毒性,調整藥物遞送策略以減少劑量,以及通過常規藥物治療來減少毒副作用。
● 復發率
當 CAR-T 細胞治療的療效提高以滿足大多數癌癥患者的需求時,復發率水平成為另一個關鍵的評價標準。目前解決復發率問題的成熟策略是設計多靶點抗原 CAR-T 細胞,其中雙靶點 CAR-T 細胞已在臨床前研究中得到積極探索。
● 脫靶效應
CAR-T 細胞不僅可以殺死腫瘤細胞,還可以損傷人體內的正常細胞。腫瘤抗原分為腫瘤特異性抗原和腫瘤相關抗原。大多數腫瘤相關抗原對 CAR-T 具有親和力,導致“脫靶”。因此,為了減少脫靶效應,有必要提高 CAR-T 細胞的殺傷特異性,選擇腫瘤特異性抗原,開發只與腫瘤抗原相容的 CAR-T 細胞。
● 細胞因子風暴
細胞因子風暴是 CAR-T 細胞治療中最常見、最致命的并發癥之一,由 T 細胞、B 細胞、NK 細胞等釋放大量炎性細胞因子引起。通過嚴格控制每次 CAR-T 細胞輸入的數量和時間間隔,如 CAR-T 細胞輸注過程中緩慢或分段輸注,可以有效降低風險。研究發現,糖皮質激素和細胞因子拮抗劑可以降低因細胞因子風暴而死亡的風險。
● 歸巢
CAR-T 細胞治療實體瘤的療效不佳是由于 T 細胞難以歸巢到腫瘤部位以及腫瘤細胞抑制T細胞活性的能力(逃逸機制)。我們可以通過改變 CAR-T 細胞輸注途徑來改善歸巢,例如將 CAR-T 細胞直接注射到實體瘤中,幫助 T 細胞到達腫瘤部位。
● 腫瘤微環境
實體瘤微環境富含免疫細胞、內皮細胞、細胞因子、細胞外基質分子和其他抑制CAR-T細胞活性的免疫抑制分子。克服腫瘤微環境中免疫抑制因子的干擾是實體瘤治療中的一個主要問題。目前,CAR-T細胞治療和化療的結合可用于臨床實踐,對CAR-T細胞進行輸血前清除/半清除方案。我們還可以通過聯合放療重塑或改善腫瘤局部免疫微環境,誘導新的免疫平衡狀態。
近年來,CAR-T 細胞療法在治療血液系統惡性腫瘤方面顯示出顯著的療效,在惡性腫瘤治療領域引起了巨大的轟動,為我們治療惡性腫瘤帶來了新的希望。未來,通過理解和克服 CAR-T 細胞治療面臨的挑戰,闡明導致局限性的機制,并克服這些障礙,預計 CAR-T 細胞可以更好地釋放其潛力,改善患者預后。我們希望隨著更多臨床經驗的積累和科學研究的探索,這種新的治療方法能夠更有效、更安全、更廣泛地應用于患者,為醫學發展和人類健康做出貢獻。
免責聲明: 我們尊重原創,也注重分享。圖文來源網絡,版權歸原作者所有,如涉及作品內容、版權或其它問題,請聯系我們刪除!


 閩公網安備 35020602002648 號
閩公網安備 35020602002648 號 QQ 客服
QQ 客服
