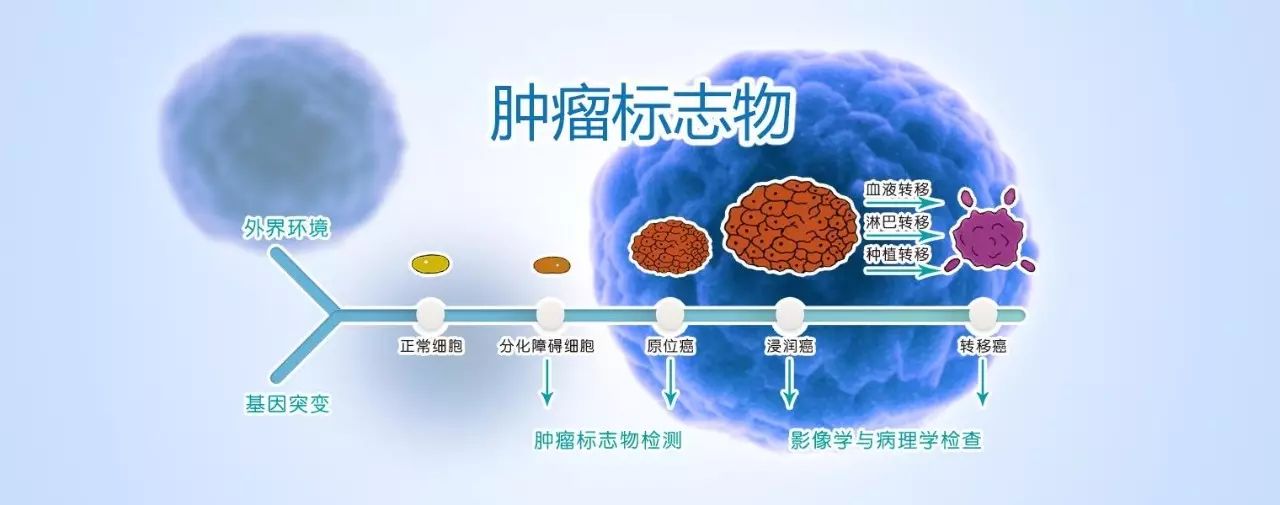
癌癥Ⅱ級防治講究“三早”——早發(fā)現(xiàn)、早診斷、早治療。 世界衛(wèi)生組織(WHO)明確指出:早期發(fā)現(xiàn)是提高癌癥治療率的關(guān)鍵。只要早期發(fā)現(xiàn),90% 的癌癥完全可以治愈。

瘤之所以可怕,就是因為它具有極強的侵襲性、轉(zhuǎn)移性,尤其發(fā)生復發(fā)轉(zhuǎn)移后,死亡率非常高。專家指出,我國八成左右的腫瘤患者死于手術(shù)、放化療后的復發(fā)轉(zhuǎn)移。如何防止復發(fā)轉(zhuǎn)移是每個患者都非常關(guān)心的問題。
臨床上用于腫瘤復發(fā)監(jiān)測的主要手段是腫瘤標志物檢查和影像學檢查。
腫瘤標志物檢查的問題是不具有特異性。炎癥、藥物、進補、息肉、增生等因素均可能引起腫瘤標志物指標的升高。更嚴重的問題是不是所有惡性腫瘤細胞都會產(chǎn)生并釋放標志物,經(jīng)常遇到很多患者已經(jīng)出現(xiàn)復發(fā)、轉(zhuǎn)移,但腫瘤標志物依然正常。
由于傳統(tǒng)篩查方法存在局限性,影像學檢查的主要問題在于時間滯后。當 CT 檢查提示異常時,通常意味著復發(fā)、轉(zhuǎn)移已達到一定嚴重程度了。 故而存在這樣一種殘酷現(xiàn)象:腫瘤發(fā)現(xiàn)即中晚期,此時僅不到 15% 的治愈率!
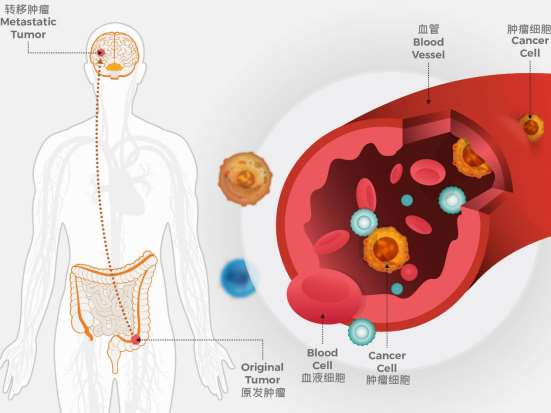
明明是一個器官發(fā)生癌變
為什么其他器官或組織
也跟著“叛變了”
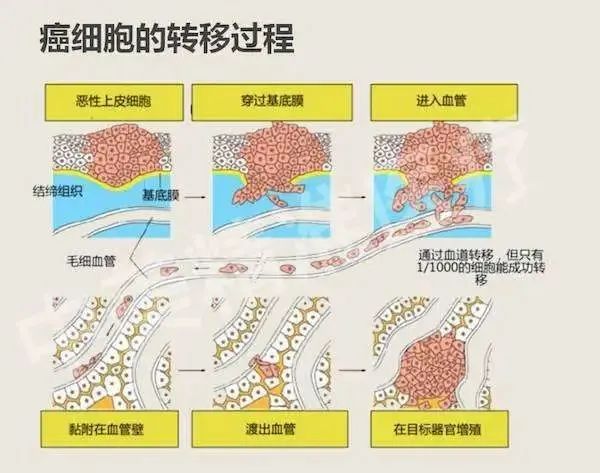
攻城略地是癌細胞的特長
一旦突破上皮組織和結(jié)締組織之間
一層叫基底膜的屏障
它就可以肆意侵襲轉(zhuǎn)移了
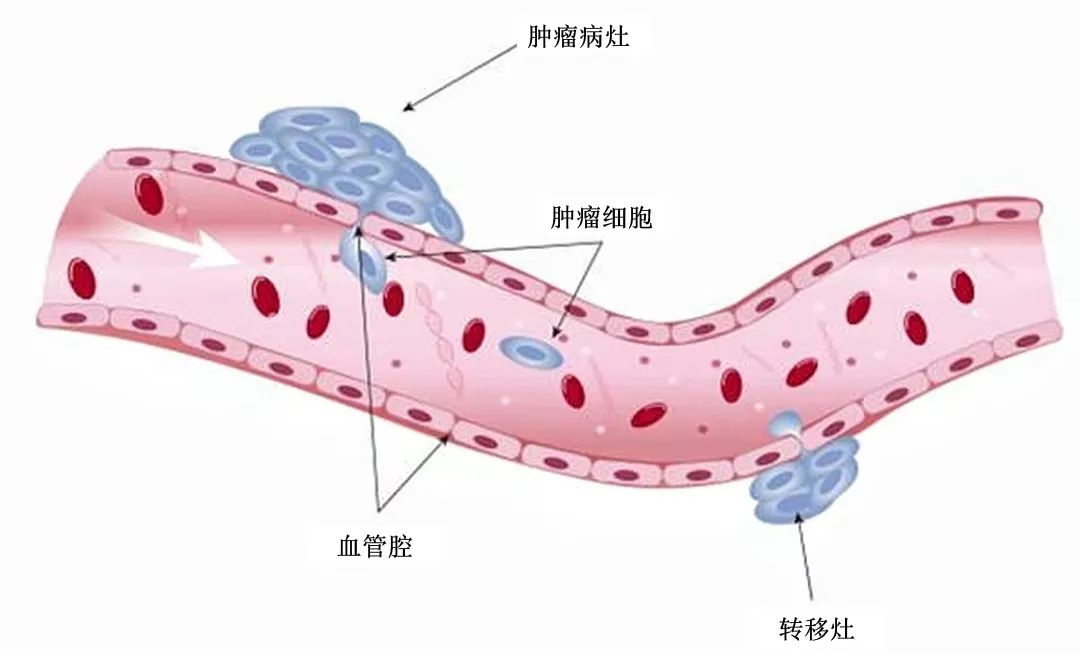
到底是誰在作怪
才使得癌變發(fā)生轉(zhuǎn)移

癌細胞從惡性腫瘤原發(fā)部位脫落
進入血液循環(huán)
轉(zhuǎn)移到身體其他組織或器官后
像種子在土壤中生根發(fā)芽
形成轉(zhuǎn)移灶
最后長成新的腫瘤
不過別擔心
我們有“利器”
可以更好地
將癌癥扼殺在搖籃之中
它就是“循環(huán)腫瘤細胞檢測”

01 什么是循環(huán)腫瘤細胞?
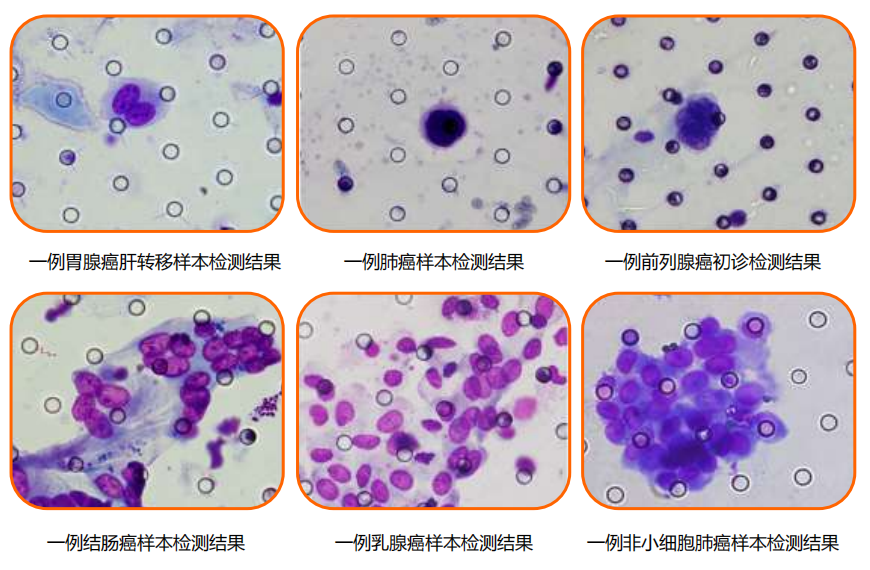
1869 年,澳大利亞籍醫(yī)生 Ashworth 首次提出循環(huán)腫瘤細胞(Circulating Tumor Cell,簡稱 CTC)的概念。1976 年 Nowell 將 CTC 的定義修正為:來源于原發(fā)腫瘤或轉(zhuǎn)移腫瘤,獲得脫離基底膜的能力并入侵通過組織基質(zhì)進入血管的腫瘤細胞。目前 CTC 是指存在于外周血中的各類腫瘤細胞的統(tǒng)稱。
大量研究表明,CTC 以不同形態(tài)存在于外周血中,既有游離的單個 CTC,也有聚集成團的細胞團(Circulating Tumor Microemboli,簡稱 CTM)。腫瘤細胞在進入外周血循環(huán)的過程中會發(fā)生上皮-間質(zhì)轉(zhuǎn)變(Epithelial Mesenchymal Transition,簡稱 EMT),故 CTC 存在不同類型,包括上皮細胞表型、間質(zhì)細胞表型和上皮細胞與間質(zhì)細胞混合表型。CTM 和間質(zhì)細胞表型 CTC 具有更強的轉(zhuǎn)移潛能。
02 循環(huán)腫瘤細胞檢測意義
預后評估
晚期惡性腫瘤患者治療在不同階段的 CTC 數(shù)目和類型變化,具有重要的預后提示價值。CTC 檢測作為一種實時的血液檢測,可隨時輔助評估預后。
復發(fā)轉(zhuǎn)移預測與監(jiān)控
CTC 作為對血液中即時存在的腫瘤細胞的檢測,可評估根治性術(shù)后患者的復發(fā)轉(zhuǎn)移風險。通過數(shù)量變化進行實時、動態(tài)、周期性監(jiān)測復發(fā)轉(zhuǎn)移的發(fā)生。
療效監(jiān)測
CTC 的動態(tài)變化可反映治療效果。同時因其無創(chuàng)便捷的特性可對包括術(shù)前新輔助化療、術(shù)后輔助化療、晚期放化療、靶向治療、生物免疫治療等在內(nèi)的各階段治療進行即時連續(xù)監(jiān)測治療效果,不僅可以實時快速判斷療效,還可以動態(tài)監(jiān)測耐藥發(fā)生。
輔助診斷
對尚未完善病理診斷的患者,CTC 可聯(lián)合影像學、血清學作為輔助判斷病灶良惡性的指標。同時,CTC 可彌補現(xiàn)有傳統(tǒng) TNM 分期的不足,提示早期微轉(zhuǎn)移的存在風險,為臨床診療策略與個體化診療方案提供參考。
高危篩查
大量研究表明,腫瘤發(fā)展的任何一個階段,以早期癌變細胞形式存在的染色體異常細胞可能脫落入血液。異常細胞入血時間如果在原發(fā)灶尚未形成之前(即癌前病變期),開展 CTC 可早于影像學診斷結(jié)果,更容易實現(xiàn)腫瘤早診斷早治療的目的。
03 CTC 檢測能夠替代影像檢查和病理活檢嗎?
CTC 檢測不能替代影像檢查和病理活檢。影像檢查是臨床用于評估腫瘤大小、部分等重要臨床信息的最直接的技術(shù)手段。病理活檢是臨床公認的對于腫瘤類型的診斷金標準。
CTC 檢測反映的是當前腫瘤的活躍程度和侵襲性,與影像檢查結(jié)果和病理活檢結(jié)果是從不同角度反映了腫瘤患者的疾病狀態(tài),在腫瘤相關(guān)的參考與判斷中,三者互為補充。
04 CTC 檢測與血清腫瘤標志物檢測有何區(qū)別
血清腫瘤標志物指的是存在于血清中的,由腫瘤組織釋放的某類糖類抗原或多肽類物質(zhì),常見的有 AFP、PSA、CEA、CA125 等。血清腫瘤標記物檢測雖然是常規(guī)檢測,但這些標記物都是由腫瘤組織分泌或者代謝產(chǎn)生的,只是間接反映了腫瘤組織的存在及其它一些特征,而且有時其它非腫瘤的疾病,包括一些炎癥,也會造成血清腫瘤標志物的升高。
CTC 直接來源于腫瘤組織,因此更為直接地反映了腫瘤的存在,也比血清腫瘤標志物攜帶了更多的腫瘤信息,臨床應用的范圍也更大。在臨床研究中就曾發(fā)現(xiàn),在結(jié)直腸癌的患者中雖然已發(fā)生了腫瘤的轉(zhuǎn)移和惡化,但是血清腫瘤標志物檢測均為正常,而在患者的外周血中持續(xù)性地檢測到 CTC,其數(shù)量隨著病情的變化也出現(xiàn)了相應的變化。
05 CTC 檢測的適用人群
重視自我健康管理者;
擔心自己患癌的人;
有癌癥家族史的人;
體重超標的人;
常處于高輻射或高污染等惡劣環(huán)境中的人;
免疫力低下的人;
經(jīng)手術(shù)、化療、用藥等治療后,需監(jiān)控療效或病情的癌癥患者。
06 CTC 檢測的適用癌種
經(jīng)臨床驗證,適用于 18 種易入血實體腫瘤,具體癌種如下:
肺癌 前列腺癌 胃癌 結(jié)直腸癌 食管癌 肝癌 膽管癌 胰腺癌 腦膠質(zhì)瘤 腎癌 鼻咽癌 膀胱癌 乳腺癌 宮頸癌 卵巢癌 子宮內(nèi)膜癌 骨肉瘤 黑色素瘤
07 CTC 相關(guān)指南與共識
2010 年,美國 AJCC 指南(第七版),首次把 CTC 列入 TNM 分期系統(tǒng),作為一個新的 M 分期(遠端轉(zhuǎn)移)標準,列為 cM0(i+)分期,出現(xiàn)在 M0 和 M1 之間。
2017 年,NCCN 乳腺癌臨床實踐指南(v3 版),正式引入 cM0(i+)分期。再次確認了引入 CTC 完善腫瘤分期系統(tǒng)的重要意義。
2018 年,美國 AJCC 指南(第八版),將 CTC 列為繼 ER/PR、HER2、Ki67 和腫瘤組織學分級四項生物學指標之后的又一項乳腺癌預后評估工具。CTC 已正式進入腫瘤分期系統(tǒng)。
2018 年,液態(tài)活檢在臨床腫瘤診療應用和醫(yī)學檢驗實踐中的專家共識,明確 CTC 循環(huán)腫瘤細胞檢測的重要作用。
2019 年,NCCN 前列腺癌臨床實踐指南,新型激素療法(阿比特龍和苯甲酰胺)中,檢出 AR-V7 陽性 CTC 的患者表現(xiàn)出優(yōu)越的無進展生存性。
2019 年,CSCO 乳腺癌診療指南,CTC 首次正式寫入中國指南,明確 CTC 預后判斷、疾病監(jiān)期、病理診斷等臨床價值。
2019 年,食管鱗狀細胞癌循環(huán)腫瘤細胞檢測技術(shù)臨床應用專家共識(2019),CTC 可作為術(shù)前患者判斷預后的因素,也可作為化療或化放療后判斷療效指標。
2020 年,中國進展期乳腺癌共識指南 2020(CABC3),確認了 CTC 的重要作用。
2020 年,肝細胞癌肝切除術(shù)后復發(fā)預防和治療中國專家共識(2020版),明確了 CTC 在肝癌術(shù)后復發(fā)預防和治療方面的意義。
2021 年,CSCO 前列腺癌診療指南 2021、CSCO 小細胞肺癌診療指南 2021、CSCO 非小細胞肺癌診療指南 2021、CSCO 乳腺癌診療指南 2021 等,均明確 CTC 預后判斷、疾病監(jiān)期、病理診斷等臨床價值。
07 CTC 臨床案例
病例一:惡性尿路上皮癌的提早發(fā)現(xiàn)
患者簡介:
? 患者王XX,2014 年 9 月,初診為尿路上皮息肉
CTC 檢測結(jié)果:
? 存在大量典型 CTC,并檢測到 CTM
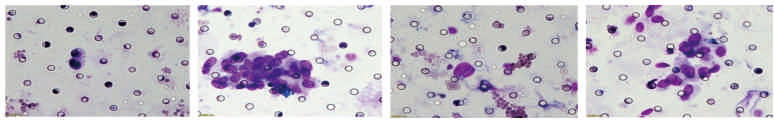
CTC 檢測結(jié)果分析:
? CTM 及大量 CTC 的發(fā)現(xiàn)是罹患腫瘤的高風險因素
2014 年 10 月復查結(jié)果判斷為:
? “右側(cè)輸尿管腫瘤,傾向尿路上皮癌,免疫組化提示:尿路上皮癌(WHO 低級別為主,灶區(qū)高級別),臨床診斷為"惡性尿路上皮癌"。2014 年 11 月手術(shù)切除。
病例二:結(jié)直腸癌 ⅡB 期術(shù)后化療效果跟蹤
患者簡介:
? 結(jié)直腸癌 ⅡB 患者孫XX,診斷結(jié)論:T4NO0,局部侵犯漿膜。2015 年 2 月行根治術(shù)切緣 RO,術(shù)后采血進行 CTC 檢測。
CTC 檢測結(jié)果(3 月):TC=14,CTM=18;CTC 總數(shù)>1000
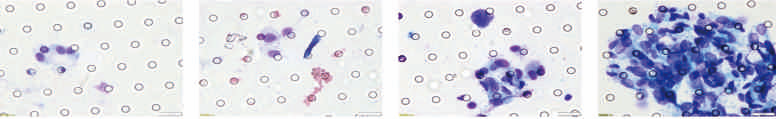
CTC 檢測結(jié)果分析:
? 術(shù)后 1 個月檢測出較多數(shù)量的 CTC 和 CTM,提示患者有較大風險已經(jīng)出現(xiàn)轉(zhuǎn)移
2015 年 3 月術(shù)后,開始 FOLFOX 化療方案(2 個療程)。2015 年 5 月,再次進行 CTC 檢測。CTC 檢測結(jié)果:CTC=4,CTM=3,CTC 總數(shù)為 25 個

CTC 檢測結(jié)果分析:
? 輔助化療后 CTC 數(shù)量顯著下降,提示化療效果較好,但患者 CTC 總數(shù)仍然出于高位,提示患者腫瘤復發(fā)轉(zhuǎn)移風險依舊存在。CT 結(jié)果提示有肝臟轉(zhuǎn)移,進行 MRI 復查后確認轉(zhuǎn)移灶。
結(jié)論:CTC 檢測有效提示了患者的復發(fā)/轉(zhuǎn)移風險,比腫瘤標志物靈敏度更高。
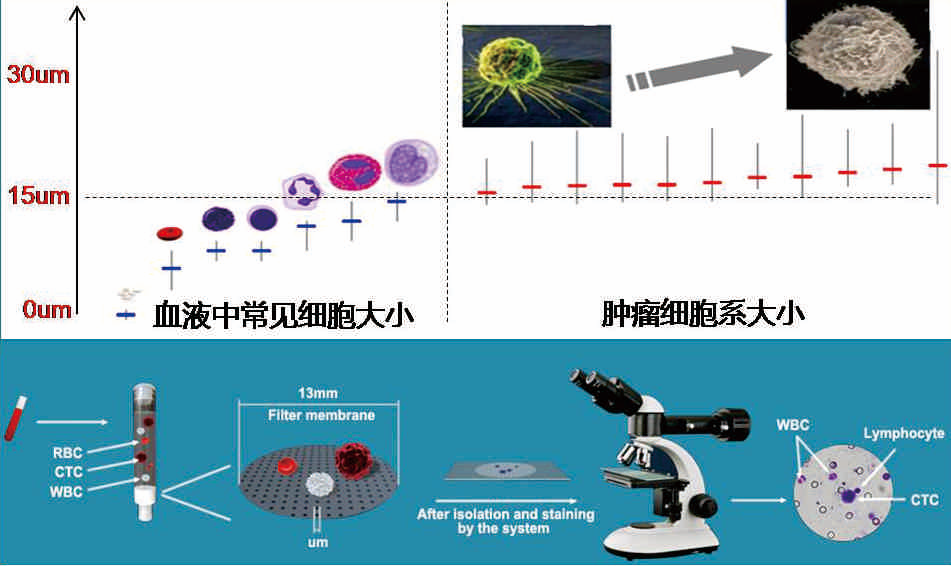
08 CTC 檢測
檢測流程:采集血樣?樣本收集?樣本稀釋?分離染色?制片?讀片
CTC 檢測結(jié)果陰性就意味著沒有問題了嗎?
腫瘤本身的生長發(fā)展是處于一個動態(tài)的變化過程的。在惡性腫瘤發(fā)展的早期階段或者是腫瘤術(shù)后復發(fā)轉(zhuǎn)移的早期階段,腫瘤體積較小,向血液中播散 CTC 細胞也是隨機性的,因此這個時候患者血液中 CTC 的數(shù)量是呈現(xiàn)出一定的波動性的,存在 CTC 檢測結(jié)果為陰性的可能。
為什么有的 IV 期(晚期患者)沒有檢出 CTC?
IV 期反映的是癌癥細胞已經(jīng)轉(zhuǎn)移到遠端器官或者區(qū)域,形成影像上可見的病灶,而 CTC 反映的是當前腫瘤以及腫瘤細胞的侵襲性和活躍程度,這兩者反映的是腫瘤的兩個不同的屬性。
有些已經(jīng)發(fā)生遠端轉(zhuǎn)移(IV期)的患者,其外周血中無法檢出或者檢出很少的 CTC,提示其當下的腫瘤組織活躍程度較低,侵襲性也較低,對于治療的反應較好,相應的預后會比同處于 IV 期而 CTC 檢出較多的患者要好得多。
也有些已經(jīng)發(fā)生遠端轉(zhuǎn)移(IV期)的患者,其預后甚至比一些 III 期的患者要好,這也說明了患者的腫瘤分期和患者的預后并不是百分之百對應的。從過去的檢測結(jié)果來看,IV 期患者的 CTC 檢出頻率并不比一些 III 期患者高。
什么情況會導致 CTC 檢測失敗?
操作標準要求使用 EDTA 真空抗凝管采集 5-10ML 靜脈外周血用于 CTC 檢測,采集后必須在一定時間內(nèi)完成檢測。血液一旦被抽出體外,很容易發(fā)生凝集。即便使用抗凝采血管,如果不及時安裝規(guī)定輕輕搖勻,使得血液和抗凝劑充分混合,或者將血液存放時間過長,都會因為血液樣本凝集而導致檢測失敗。
晚期腫瘤患者的血液常常屬于高凝狀態(tài),即使按照標準流程進行采血、儲存,仍然會有部分樣本提前發(fā)生凝集而導致檢測失敗。臨床醫(yī)生在檢測前應充分了解患者的血液凝集狀態(tài),以評估患者是否適合進行 CTC 檢測,或者先考慮進行抗凝治療后再進行檢測。
如果是因為意外發(fā)生血樣凝集而導致檢測失敗,應考慮盡快再次采血進行第二次檢測。
09 關(guān)于我們
天歲(廈門)生物科技集團有限公司,坐落于美麗的國際旅游城市——廈門,是一家以細胞藥物研發(fā)、細胞藥物篩選、細胞檢測及輔助生殖新技術(shù)研究為重點方向的產(chǎn)學研一體化的高新技術(shù)企業(yè)。
公司擁有雄厚的技術(shù)實力、強大的科研團隊、嚴謹?shù)目蒲欣砟詈屯晟频墓芾眢w系,秉承“更懂國人更放心”的核心愿景,助推細胞技術(shù)和人類生命的健康發(fā)展。

設(shè)備介紹


技術(shù)介紹
技術(shù)優(yōu)勢
無創(chuàng) 靈敏 精準:CTC 分型檢測只需 10ml 靜脈血,不會對患者造成任何副作用。CTC 分型檢測精確度達到從 25 億個正常血細胞中定位 1 個 CTC 的水平。
快速 高效 全面:CTC 分型檢測可以再腫瘤治療的任何階段進行,實時反映腫瘤動態(tài)。CTC 分型檢測能捕獲各種類型的 CTC,并對獲取的 CTC 進行基因分析,全方位指導腫瘤個體化治療。
免責聲明:
我們尊重原創(chuàng),也注重分享。部分圖文來源網(wǎng)絡,版權(quán)歸原作者所有,如涉及作品內(nèi)容、版權(quán)或其它問題,請聯(lián)系我們刪除!


 閩公網(wǎng)安備 35020602002648 號
閩公網(wǎng)安備 35020602002648 號 QQ 客服
QQ 客服
